La pared bacteriana y los betalactámicos. Antibióticos Vs Bacterias 1
Cuando la humanidad descubrió que unas criaturas microscópicas eran las responsables de muchas de las más terribles enfermedades que diezmaban la población mundial, dedicó incansables esfuerzos en buscar sustancias lo suficientemente eficaces para combatirlas y lo suficientemente seguras para los pacientes que las usaran. Desde principios del siglo pasado se estandarizó el uso internacional de un tipo de medicamento que cumplía con esas características, los denominados "antibióticos" por la capacidad que tenían de segar la vida de nuestros pequeños enemigos, a los que hoy llamamos "bacterias". Los primeros antibióticos se obtuvieron directamente de un tipo de hongo y se caracterizaban porque en su estructura química gozaban de un anillo, que más tarde sería denominado "anillo betalactámico". Estos antibióticos, a pesar de ser los más longevos, aún el día de hoy son los más utilizados a nivel internacional. Esta vez tenemos como objetivo comprender su mecanismo de acción y evolución, desentrañando algunos secretos de nuestros minúsculos enemigos.
 |
| http://curiousguys2.blogspot.com/ |
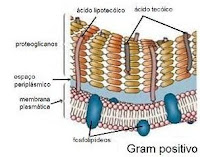
Las bacterias guardan algunas propiedades en común con sus primos mayores, los vegetales, entre las que se destaca la pared celular, una estructura que recubre la membrana plasmática, brindándoles protección extra, rigidez y una mayor fuerza para oponerse a las presiones osmóticas e hidrostáticas, haciéndolas resistentes a medios que, de otro modo, podrían reventarlas o deshidratarlas.
Las características de la pared celular varían de una bacteria a otra, debido a lo cual podemos clasificarlas:
a) Algunas pueden ser ricas en peptidoglicanos (intrincadas cadenas de azúcares y proteínas), lo que las hace capaces de captar la coloración azul de la conocida "Tinción de Gram", por lo que son denominadas "Gram Positivas".
b) En otras, la capa de peptidoglicanos es mucho más fina y, en su lugar, se destaca una densa capa lipídica, lo que las hace resistentes a la tinción antes mencionada, son las "Gram Negativas".
Mureína
La comprensión estructural de la capa de peptidoglicanos es clave para entender la actividad de los betalactámicos. Dicha capa, también conocida como "Mureína" (relacionada con la palabra en latín "Murus", que significa "pared"), se compone básicamente de cadenas de azúcares que circundan la bacteria y que se unen entre sí mediante cadenas de aminoácidos:
Las cadenas de azúcares tienen dos componentes:
 |
| http://proteomicsnews.blogspot.com/ |
- N-acetil-Glucosamina (NAG)
- N-acetil-Murámico (NAM)
Éstos se intercalan y se unen ente sí mediante puentes Beta-1-4.
Además, cada NAM emite un "tetrapéptido" (una cadena de 4 aminoácidos), que se une con el tetrapéptido de otro NAM, formando así toda una red que en los Gram positivos es especialmente gruesa.
Además, es de suma importancia conocer que, durante el crecimiento celular (especialmente durante la división), es necesaria la actividad de una enzima existente en el citoplasma denominada "Transpeptidasa", la cual funciona de manera muy parecida a una "grapadora", ya que une el tetrapéptido de un NAM con otro, formando así la red. Como el lector comprenderá, sin su existencia, las cadenas no se formarían.
Es precisamente en este último punto donde actúan los betalactámicos. Ellos tienen afinidad por la transpeptidasa, uniéndose a ella y evitando así que "grape" el tetrapéptido de un NAM con otro, por lo cual, cuando la célula se expande (por ejemplo, durante la división), la pared celular se desintegra y las presiones osmóticas circundantes culminan estallando la bacteria.
Breve historia de la evolución de los Betalactámicos
Por lo expuesto anteriormente es fácil deducir que el tipo de bacteria contra el cual los betalactámicos son más efectivos son las Gram Positivas, ricas en Mureína. El ejemplo perfecto es la penicilina natural (u "original"), también conocida como Bencilpenicilina o Penicilina G, la que, por distintas circunstancias, sufrió múltiples modificaciones:
- Por su vida media debía administrarse cada 4 horas, sin embargo, la penicilina G era una de las sustancias más dolorosas cuando se aplicaba por vía intramuscular, por lo cual se le agregó un anestésico local (familia de la Cocaína) denominado Procaína, dando lugar a la Pencilina G Procaínica (de uso exclusivo IM).
- Tomando en cuenta su vida media corta, se elaboró una modificación que la hacía capaz de liberarse de forma paulatina luego de que se alojaba en un músculo, brindando cobertura durante aproximadamente 21 días. Ésta se denominó Penicilina Benzatínica.
- Como debía administrarse por vía parenteral (no resistía a los jugos gástricos), se elaboró otra modificación a su estructura química que le brindaba resistencia a los ácidos, surgiendo la Penicilina V (que puede administrarse por vía oral).
- La cobertura contra bacilos gram negativos era muy mala --debemos recordar la frecuencia de uno, especialmente en la vida neonatal, la E. Coli--, por lo que se crearon penicilinas semisintéticas, denominadas Amino-penicilinas (como la Ampicilina y la Amoxicilina), que brindaban cobertura, además, contra un importante bacilo gram positivo: la L. Monocytogenes.
- De todos los gérmenes tratados, el primero notificado y el más expuesto a la actividad de las penicilinas fue el S. Aureus, por lo que no era de extrañarse que fuera el primero en desarrollar resistencia. Esto hizo que se creara un tipo de penicilina (esta vez totalmente sintética) dirigido a él, las denominadas "antiestafilocócicas", grupo al que pertenecen la Meticilina (actualmente menos empleada por su inestabilidad), la oxacilina y dicloxacilina.
- Otro germen de envergadura, especialmente en el ambiente intrahospitalario y que no tenía buena cobertura era la Pseudomona, por lo cual se elaboró una penicilina con actividad antipseudomónica y que tenía mayor espectro contra anaerobios: la Piperacilina.
Las penicilinas fueron por un tiempo los antibióticos de uso general, sin embargo, con el incremento de la resistencia bacteriana, el desarrollo de la medicina trajo consigo un nuevo tipo de betalactámicos: las Cefalosporinas, agrupadas, por compartir distintas características, en varias generaciones:
- Las de primera generación (como el Cefadroxilo o la Cefazolina) tienen una cobertura similiar a las penicilinas originales, sin embargo, su estructura química les otorga una actividad algo superior contra gérmenes resistentes, en especial contra el S. Aureus.
- A medida en que fueron avanzando las generaciones se fue desarrollando una mayor cobertura contra bacterias gram negativas, no obstante, la efectividad contra el S áureus se fue perdiendo.
- Cabe mencionar que las Cefalosporinas de cuarta generación gozan de una carga iónica negativa (-) que les facilita su ingreso a las bacterias gram negativas, lo que las hace especialmente efectivas contra ellas.
Capítulo siguiente:
Bibliografía
- Kliegman R, Staton B, Schor N, St. Geme J, Behrman R. Nelson Trarado de Pediatría. 20a ed. Barcelona: Elsevier; 2016.
- Marín, M., & Gudiol, F. (2003). Antibióticos betalactámicos. Enfermedades infecciosas y microbiologia clinica, 21(1), 42-55.
- Acamedica (Dirección). (2015). Microbiología 1. Pared Bacteriana [Película].
- Educatina (Director). (2013). Pared Celular - Microbiología - Educatina [Motion Picture].
- Garcia, A. (Director). (2015). Antibioticos Betalactamicos [Motion Picture].
- Romero, C. R. (Director). (2013). Mureína [Motion Picture].
- Unprofesor (Director). (2016). Qué es la pared de Peptidoglicano o mureína [Motion Picture]
Betalactamicos, penicilinas, cefalosporinas, mecanismo de accion, fisiologia, fisiopatologia, efectos adversos, efectos nocivos, efectos colaterales, historia de las penicilinas, historia de los betalactamicos, historia de las cefalosporinas, usos
Comentarios
Publicar un comentario